Villocentesi: che cos’è e quando farla
Scopriamo quali sono i rischi e i benefici di questa tecnica invasiva di diagnosi prenatale, quando e perché viene effettuata e quali sono i suoi costi
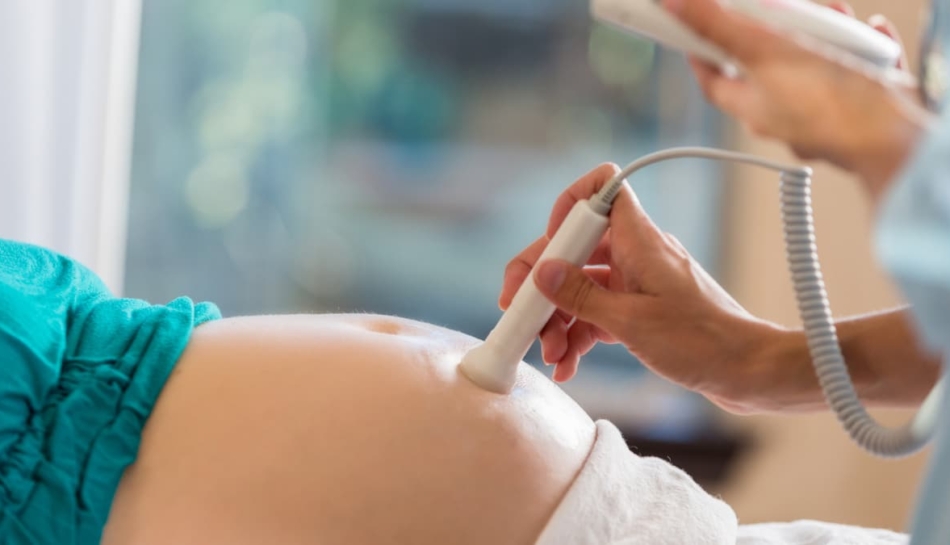
La villocentesi, tecnica invasiva che consente di eseguire la diagnosi prenatale di alcune malattie genetiche, consiste nel prelievo di alcuni frammenti di placenta (i “villi coriali”) tramite un ago inserito con l’ausilio dell’ecografia attraverso la parete addominale o per via transcervicale (cioè per via vaginale, attraverso la cervice uterina). La placenta è quell’organo che si sviluppa all’interno dell’utero e che fornisce nutrienti e ossigeno al feto e, al tempo stesso, ne rimuove le scorie.
Il presupposto su cui si basa questa indagine sta nel fatto che il feto e la placenta condividono molti geni. Quindi, dall’analisi di tali frammenti, è possibile ricavare preziose informazioni su alcune anomalie genetiche che possono colpire il nascituro.
Quando si fa la villocentesi?
Come indica anche l’Istituto Superiore di Sanità, la villocentesi si esegue tra la decima e la tredicesima settimana di gestazione ed è indicata nel caso in cui esista un elevato rischio di malattia genetica a carico del bambino. Nello specifico, si prende in considerazione la villocentesi se:
- i test di screening non invasivi per anomalie cromosomiche come la Sindrome di Down (translucenza nucale e dosaggio su sangue materno di beta-gonadotropina corionica umana e proteina plasmatica A associata alla gravidanza – PAPP-A – eseguibili dall’undicesima settimana) sono risultati patologici;
- durante l’ecografia del primo trimestre è stata riscontrata un’anomalia congenita del feto;
- da una precedente gravidanza è nato un figlio affetto da anomalia cromosomica;
- i genitori sono portatori di alterazioni cromosomiche o sono entrambi portatori sani di alcune malattie come la fibrosi cistica, l’anemia mediterranea, l’emofilia eccetera;
- la madre ha un’età superiore ai 35 anni, per l’aumentata probabilità che le cellule uovo materne, presenti sin dalla nascita, possano aver subito nel corso della vita danni al patrimonio genetico da parte di agenti detti mutageni (ad esempio radiazioni o inquinanti ambientali).
Prima di eseguire la villocentesi è fondamentale il colloquio con un medico esperto, che si occuperà di valutare l’esistenza di tali fattori di rischio e di informare i futuri genitori circa le patologie riscontrabili con la diagnostica prenatale e sulla la metodica consigliata nel loro caso, con annessi rischi, limiti, modalità e tempistica di esecuzione, controindicazioni e possibili risultati.
Villocentesi o amniocentesi?
L’amniocentesi è un prelievo di cellule fetali disperse all’interno della cavità amniotica. Si esegue tra la quindicesima e la diciottesima settimana di gestazione e consiste nel prelievo del liquido amniotico, il liquido che circonda il feto e in cui sono presenti molte cellule che, una volta prelevate, possono essere sottoposte ad analisi genetiche.
Rispetto all’amniocentesi, la villocentesi ha il vantaggio di essere eseguita molto prima e di fornire una risposta in tempi più brevi. Tuttavia alcuni studi riportano un tasso lievemente superiore di aborti e il ricorso, in un secondo momento, all’amniocentesi nei rari casi (una piccola percentuale) di risultati dubbi sui villi coriali.
Per valutare attentamente le indicazioni e la tecnica migliore da scegliere, si consiglia sempre di consultare il proprio ginecologo e di rivolgersi a un centro di terzo livello, in quanto anche l’esperienza (cioè il numero di amniocentesi e villocentesi eseguite ogni anno) risulta un fattore determinante nel prevenire eventuali complicanze legate alla procedura.
La villocentesi fa male?
L’esecuzione della villocentesi, come già accennato, prevede nella maggior parte dei casi l’introduzione di un ago attraverso la parete addominale sotto guida ecografica, previa applicazione di un anestetico locale e disinfezione della cute; attraverso l’ago “guida” passerà un secondo ago, utilizzato per il prelievo dei villi.
Se la strada del prelievo attraverso la parete addominale non è percorribile (ad esempio nei casi di utero retroverso), la villocentesi viene eseguita utilizzando lo speculum, un piccolo strumento di metallo che serve ad allargare le pareti della vagina e visualizzare il collo dell’utero: dopo la disinfezione dei genitali viene inserito un tubicino – che viene fatto proseguire fino alla sede dell’impianto – collegato a una siringa grazie alla quale viene effettuato il prelievo.
La villocentesi, più che dolorosa, viene descritta come fastidiosa. Nel caso dell’approccio transcervicale, la sensazione è simile a quella provata durante il PAP test.
Dopo l’esecuzione del test, la comparsa di minime perdite ematiche o di contrazioni sono fenomeni comuni, ma in caso di perdite abbondanti di sangue o di liquido, dolori addominali intensi o febbre è d’obbligo contattare il proprio medico di fiducia. In ogni caso dopo la villocentesi è consigliabile il riposo, in particolare si raccomanda di evitare l’attività fisica intensa e l’attività sessuale per 24-48 ore.
I rischi della villocentesi
Tra i rischi connessi alla villocentesi, soprattutto in caso di approccio per via transcervicale o di più tentativi di inserimento dell’ago, ci sono l’aborto (secondo vari studi tale rischio è dell’1-2% ed è maggiore con l’approccio per via transcervicale) e la trasmissione di infezioni al feto attraverso la puntura.
Un altro rischio è, nel caso di donna con gruppo sanguigno Rh negativo e di padre con gruppo Rh positivo, quello di produzione di anticorpi della mamma contro i globuli rossi del feto; in questi casi viene proposta la cosiddetta “profilassi anti-D”, ovvero la somministrazione alla mamma di anticorpi che impediscano la distruzione dei globuli rossi del bambino.
Tra i rischi della villocentesi, anche il lieve aumento di alterazioni dello sviluppo di arti, mani e/o piedi, specie se eseguita precocemente (nove-dieci settimane).
Costo della villocentesi
Il Servizio Sanitario Nazionale offre gratuitamente la villocentesi solo alle donne con un rischio aumentato di patologie cromosomiche o genetiche documentato attraverso il test combinato (translucenza nucale + PAPP-A e β-HCG) o che rientrino in una delle categorie sopracitate.
In assenza di tali riscontri, l’esame è a carico della paziente e ha un costo medio presso le strutture private di 1.000-1.700 euro.
Quali possono essere i risultati della villocentesi?
Il tempo necessario per ottenere l’esito della villocentesi dipende dalle anomalie ricercate.
Entro pochi giorni è possibile avere risultati su anomalie cromosomiche (sindrome di Down in primis) mentre, nel caso di ricerca di alterazioni geniche puntiformi, possono essere necessarie due-tre settimane affinché dalla coltura delle cellule prelevate vengano ricavate le informazioni richieste.
L’esito della villocentesi verrà nuovamente discusso con il medico di riferimento.
Villocentesi: i falsi positivi
In alcuni casi, dalla villocentesi possono emergere dei falsi positivi, cioè delle anomalie genetiche presenti solo nelle cellule della placenta (non nelle cellule del feto); fortunatamente si tratta di una piccola percentuale di casi e richiedono l’esecuzione di una amniocentesi.

calabrese di nascita, ha studiato a Messina, dove si laurea in Medicina e si specializza in Pediatria, approfondendo in particolare i campi della Neonatologia e delle emergenze pediatriche. Il percorso di specializzazione la porta anche a frequentare la Terapia Intensiva Neonatale dell’Ospedale “Buzzi” di Milano e il Pronto Soccorso Pediatrico dell’IRCSS “Burlo Garofolo” di Trieste. Dal 2019 scrive per Uppa.
Immagine in apertura SDI Productions / iStock

